Horner syndrome: clinical perspectives (Review)
Eye Brain. 2015; 7: 35–46.
DOI:https://dx.doi.org/10.2147%2FEB.S63633
Horner症候群:臨床的展望(総説)
前半に引き続いて,Horner症候群に関するレビュー論文です.
後半は臨床的特徴や検査,鑑別疾患などについての記載です.
※申し訳ありませんが,小児Horner症候群の記載は割愛させていただきました.
臨床的特徴
眼瞼下垂
- 同側の上眼瞼が軽度下垂する(Müller筋麻痺による).眼瞼下垂は軽度で,気づかれないこともある.Horner症候群の12%で眼瞼下垂がみられない.
- 下眼瞼の平滑筋も交感神経で支配さているため,本症では下眼瞼が軽度挙上する.“upside-down ptosis(逆さま眼瞼下垂)”や “reverse ptosis(反対の眼瞼下垂)”と呼ばれる.
- この,”上眼瞼下垂 + 下眼瞼挙上” により,眼裂は狭小化し,一見すると眼瞼が後退しているように見える.いくつかの報告では,真の眼瞼後退ではないと報告されている.
瞳孔所見
- 同側の瞳孔散大筋が筋力低下し,副交感神経作用で縮瞳になる.
- 暗所で瞳孔左右差を生じるが,明所では見逃されやすい.
- 瞳孔散大が緩慢である所見は,散大遅延(diatation lag)と呼ばれる.
- Horner瞳孔は暗転数秒後から散大し始めるため,暗転から4-5秒後に最も瞳孔不同が大きくなる.その後,副交換刺激が減り,Horner瞳孔はゆっくり散大し,最終的に正常瞳孔まで散大する(暗転後15-20秒間 両目を観察すると,はじめは瞳孔不同が目立ち,その後,目立たなくなる).
- 瞳孔の連続記録では,暗転から10-15秒後より4-5秒後で瞳孔不同が大きい.赤外線で撮影するとこの現象が捉えられる. (Youtubeに分かりやすい動画がありました↓)
- 暗転5秒以内に瞳孔径を測定することも十分にdilation lagを捉えられると報告された.(暗転から4秒後の瞳孔径差が0.6mm以上差があれば感度82%で片側性Horner症候群と診断できると報告されている)
- 両目を赤外線カメラで連続記録した場合,光フラッシュ後に健側の瞳孔の3/4まで瞳孔が戻るのにかかる時間が遅延する所見は,片側性のHorner症候群の感度70%,特異度95%とされる.
- これらの手法は両側性Horner症候群でも有用である.(dilatation lagは特徴的な所見だが,必ず出現するわけではなく,同所見が見られない場合でも否定すべきではない)
- dilation lagが見られるのは,1回の診察で53%,4回の診察で87%,とも報告されている.
虹彩色素低下
- メラニン細胞での色素産生には交感神経刺激が必要と考えられている.そのため,交感神経遮断では,同側の虹彩色素低下を生じる.
- 先天性Horner症候群で典型的な所見である.
- 後天性Horner症候群の長期例でも時に見られる.
焦点調節機能
- Horner瞳孔は焦点調節が増大する(いい訳ができませんでした…)
無汗症
- 同側の顔面で,血管運動や発汗の変化が見られることがある.
- 交感神経の脱神経後に,血管運動障害により血管拡張し,すぐに皮膚温が上昇する.加えて,急性期には顔面のほてり,結膜充血,流涙,鼻閉なども生じる.
- 少し経過すると,同側の皮膚温は下がり,健側と比べて蒼白気味になる(循環アドレナリン作動性物質に高感受性となり,結果的に血管収縮するため).しかし,近年の(空調などによる)室温管理下では,Horner症候群での発汗障害や非対称性の顔面ほてりはほとんどみられない.
- 頸部術後後期に,奇異性で片側性に,発汗や顔面,首肩,腕などのほてりが生じる.副交感神経(迷走神経)が交感神経節後線維に接続されるためと考えられる.
診断
- 対光反射が保たれる瞳孔不同を見た場合,Horner症候群を考慮する.小さい瞳孔側で,dilation lagを認めることも診断の手がかりとなる.
- 脳神経障害を確認する.特に同側の外転神経麻痺がある場合は,海綿静脈洞病変や脳幹病変(稀)が示唆される.
- 無汗症は,運動時に額の片側で発汗がないことが手がかりとなる.他にも平滑な金属(スプーンなど)を使うことで簡単に診断できる.額をスプーンなどでこすると,正常発汗側ではスムーズに滑るが,無汗症側は滑りが悪い.
- 種々の薬剤を用いた負荷試験でHorner症候群を診断することができ,局在を絞ることができる.
薬物負荷試験
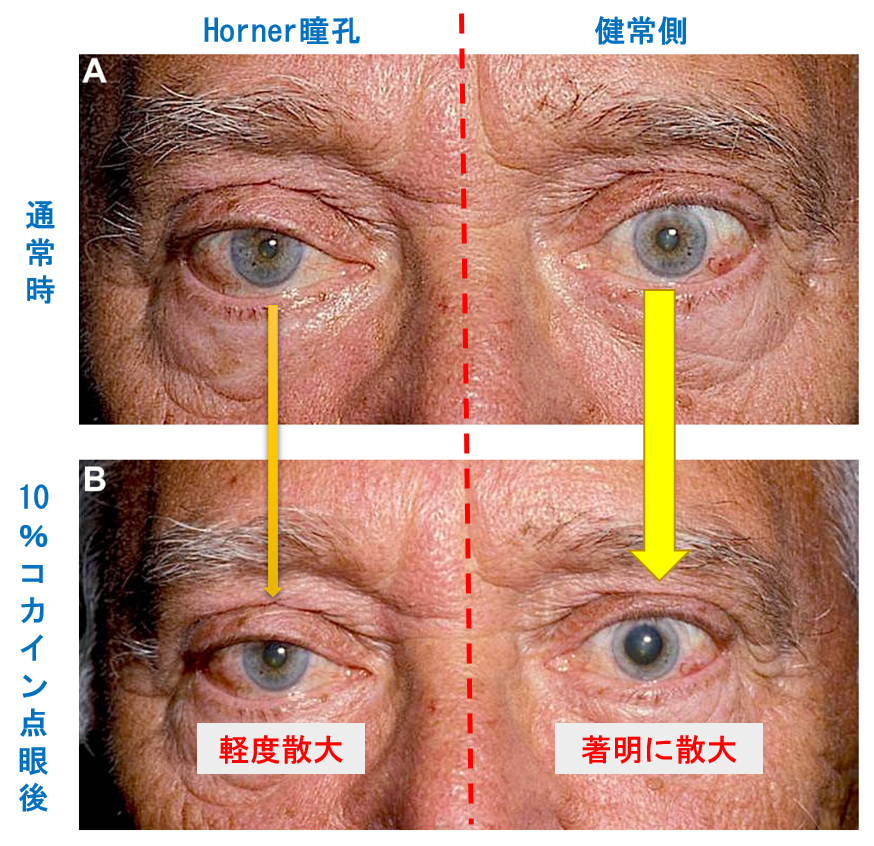
コカイン
- 交感神経が障害された場合,節後神経(三次ニューロン)終末からノルアドレナリンが放出されなくなるため,散瞳できなくなる.
- コカインは,ノルアドレナリンの再取り込みを阻害する.
- 正常瞳孔ではシナプスにノルアドレナリンが蓄積することで,シナプス後の受容体に結合し,散瞳する.しかし交感神経障害があるHorner瞳孔では散瞳は僅かである.

- 正常眼球では,2-10%コカインで散瞳する(5%コカインで2.14mm(0.6-4.0mm)散瞳すると報告されている),点眼45分後には,0.8mm以上の瞳孔不同があることはHorner症候群が示唆される(しかし,コカイン点眼後の瞳孔不同が8mm以上であっても,病側瞳孔が2mm以上散瞳する場合はホルネル症候群らしくない)
- コカインはHorner症候群診断に非常に有用であるが,使用は規制され,入手や保管は難しい.
アプラクロニジン(Apraclonidine)
- α2アドレナリン作動薬.緑内障の眼圧降下薬として使用される.弱いα1アドレナリン作動作用もある.
- 正常瞳孔ではわずかに収縮する.Horner瞳孔ではα1受容体の過敏性亢進しているため,散瞳する.(=瞳孔不同の逆転が生じる).
- 0.5%アプラクロニジンを用いた研究では(Horner症候群31例,健常人54例),Horner瞳孔全例で散瞳し,平均2.04mm(1-4.5mm)散瞳し,健側では0.14mm(0.5-1mm)縮瞳した.また,眼瞼もHorner瞳孔で1.75mm,健常人では0.61mmの眼瞼挙上がみられた.しかし,眼瞼挙上はHorner症候群のみに特異的な所見ではなかった.

- コカインに代わる有用な診断方法であったが,小児例(多くは6ヶ月以下)では安全面で懸念がある.
- アプラクロニジンでの診断のためには,虹彩の過敏性亢進が必要であり,そのためには交感神経の脱神経から時間がかかる.シナプス後受容体のUpregulationには,交感神経障害から一定の時間がかかる.そのため,急性ホルネル症候群の診断には使用できないと考えられる.しかし,交感神経障害から3~36時間後でもアプラクロニジン負荷試験が陽性となるHorner症候群も報告さている.
- これらのことから,急性Horner症候群では,アプラクロニジン負荷試験を行い,陽性であればHorner症候群が示唆される.陰性であればコカインなど,他の負荷試験を行うか検討する必要がある.
ヒドロキシアンフェタミン
- 節後性と非節後性(中枢性・節前性)を鑑別する際に有用である.
- ヒドロキシアンフェタミンは,節後神経に蓄積されたノルアドレナリンの放出を促進する.
- 正常瞳孔では散瞳する.非節後性障害では節後神経は保たれ,0.5%ヒドロキシアンフェタミン投与で,Horner瞳孔は散瞳し,対側の健常瞳孔より強く散大する.
- 節後性障害では神経終末が減少し,ノルアドレナリン蓄積も少なく,ヒドロキシアンフェタミン投与でも散瞳しない.(しかし,節後性障害から1週間以内はノルアドレナリン蓄積が残存するため,偽陰性となる)
フェニレフリン
- 1%フェニレフリンや2%アドレナリンも局在診断に有用であると考えられる.
- 非節後性障害ではこれらの負荷試験で散瞳しない.節後性障害ではアドレナリン過敏性が亢進しているため,散瞳する.
- しかし,局在に関わらず,Horner瞳孔では除神経性過敏が生じることも報告されている.
- 加えて,除神経性過敏が生じるまで数日から数週かかる.そのため,急性や慢性のHorner症候群では,有用な検査ではない可能性がある.
両側Horner症候群
- 種々の全身疾患,糖尿病性自律神経障害,アミロイドーシス,純粋自律神経失調症,Fabry病,家族性自律神経失調症,傍腫瘍性症候群などで生じる.
- 全身性自律神経障害150例のうち,58例(38.6%)でHorner症候群がみられ,そのうち43例(74%)で両側性であった.
鑑別疾患
- 瞳孔不同の鑑別疾患: 生理的瞳孔不同(健常人の20%で見らる),緊張瞳孔,Argyll Robertson瞳孔,薬剤性,動眼神経麻痺,炎症や外傷による虹彩萎縮.
- 片側眼瞼下垂の鑑別疾患:他の神経疾患,筋疾患,顔面の構造的異常.
評価
- 成人では,頸部レントゲン写真(屈曲,伸展)で頚椎症(中枢性と節前性で多い原因)を調べる.
- 脳造影MRIで中枢性や節後性の原因(脳幹梗塞,頭蓋内腫瘍,脱髄など)を検索する.
- 胸部CTで節前性障害をきたす肺や胸郭病変を検索する.
- CTやMRAは頸部血管異常を検索し,動脈解離や内頚動脈の病変を検索する.
- DavagnanamらはHorner症候群のアルゴリズムを提唱した(→ぜひ読みたいのですが,残念ながら文献を入手できず…).外傷性,疼痛,他の局在徴候などがなければ緊急の画像検査は不要であるが,6週以内に臨床評価や画像評価を行う(その場合でも致命的な疾患の病態がある可能性がある)
感想
”散瞳+眼瞼下垂+発汗低下!”とおぼえていたHorner症候群ですが,知識拡大できました.
眼瞼下垂は軽度で,そもそも眼瞼下垂が生じない例もあることは驚きでした(確かに以前見たHorner症候群では眼瞼下垂非常に軽度だったので実臨床とも合うのかなと思いました)
また,瞳孔所見はきちんと暗所で診察するよう心がけないと正確な所見ではないようですね,注意したいと思いました.
無汗症についてスプーンを使った診察があるとは!(誤訳でなければ…).是非 試してみたいですね.
負荷試験は初めて知りました(実際に本邦で可能な検査かどうかはわかりませんが…)